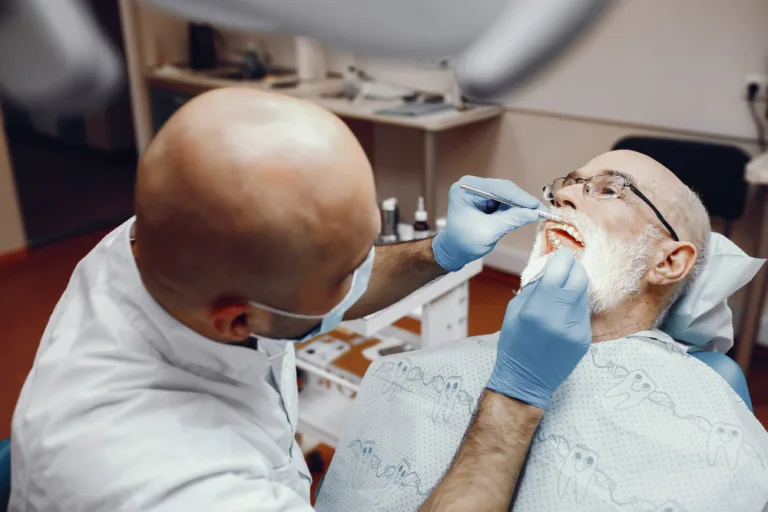
Nieleczony ząb lub stan zapalny dziąseł może stać się przyczyną przerwania terapii nowotworowej. Właśnie dlatego stomatologia onkologiczna to kluczowy element opieki nad pacjentem. Odpowiednie przygotowanie jamy ustnej przed leczeniem i właściwa profilaktyka minimalizują ryzyko groźnych powikłań. Dowiedz się, na czym polega i jak dbać o uśmiech w trakcie leczenia onkologicznego.
Czym jest stomatologia onkologiczna i komu służy?
Stomatologia onkologiczna to wyspecjalizowana dziedzina medycyny, która skupia się na kompleksowej opiece nad jamą ustną pacjentów na każdym etapie choroby nowotworowej – przed w trakcie i po leczeniu. Jej głównym celem jest zapobieganie i leczenie powikłań, które mogą wynikać z chemioterapii, radioterapii czy leczenia celowanego.
Dlaczego zdrowie jamy ustnej jest kluczowe w walce z rakiem? Szacuje się, że nawet 80% potencjalnych ognisk infekcji, zagrażających pacjentowi, kryje się właśnie w jamie ustnej. Terapie onkologiczne drastycznie obniżają odporność, przez co nieleczony stan zapalny zęba czy dziąseł może błyskawicznie przerodzić się w groźną infekcję ogólnoustrojową. Konsekwencje bywają dramatyczne – może to wymusić przerwanie leczenia, co bezpośrednio uderza w jego skuteczność.
Opieka stomatologa onkologicznego jest niezbędna dla każdego pacjenta – zarówno tego, który dopiero przygotowuje się do leczenia, jak i osoby w trakcie terapii czy zmagającej się z jej długofalowymi skutkami. Najważniejsza jest profilaktyka, czyli przygotowanie jamy ustnej (tzw. sanacja) jeszcze przed startem leczenia. Obejmuje to wyleczenie ubytków, usunięcie zębów nienadających się do ratunku i wyeliminowanie wszelkich stanów zapalnych. Takie przygotowanie radykalnie minimalizuje ryzyko powikłań, które mogłyby zakłócić cały proces terapeutyczny.
Podstawą skutecznej opieki jest ścisła współpraca między zespołem onkologicznym a stomatologiem. Taki model pozwala stworzyć indywidualny plan leczenia, idealnie dopasowany do harmonogramu terapii. Co więcej, regularne kontrole w trakcie leczenia umożliwiają błyskawiczne wykrywanie i rozwiązywanie problemów, co daje pacjentowi bezcenne poczucie komfortu i bezpieczeństwa.
Więcej informacji może przeczytać na stronie centrum stomatologicznego MUNK Stomatologia: https://munkstomatologia.pl/oferta/stomatologia-onkologiczna/
Sanacja jamy ustnej przed terapią onkologiczną
Sanacja to proces, którego celem jest wyeliminowanie wszystkich potencjalnych zagrożeń – nieleczonych zębów, stanów zapalnych dziąseł czy ukrytych infekcji. Chodzi o to, by jama ustna nie stała się źródłem groźnych powikłań w momencie, gdy odporność organizmu drastycznie spadnie.
Proces sanacji jest wieloetapowy i zawsze dostosowany do indywidualnych potrzeb pacjenta. Zazwyczaj obejmuje:
- dokładne badanie stomatologiczne, często uzupełnione o diagnostykę radiologiczną (np. pantomogram),
- profesjonalną higienizację, czyli usunięcie kamienia nazębnego i osadów,
- leczenie próchnicy i wypełnienie wszystkich ubytków,
- leczenie stanów zapalnych dziąseł i przyzębia,
- ekstrakcję zębów, które nie rokują wyleczenia,
- edukację pacjenta w zakresie prawidłowej higieny jamy ustnej.
Zakres sanacji: badania i procedury
Każdy plan sanacji jest indywidualny, ponieważ zależy od stanu zdrowia jamy ustnej pacjenta. Kluczowym i pierwszym krokiem jest wnikliwa diagnostyka. Stomatolog przeprowadza szczegółowe badanie kliniczne, jednak pełen obraz sytuacji daje dopiero zdjęcie radiologiczne – najczęściej pantomogram. To właśnie ono pozwala zidentyfikować ukryte ogniska zapalne przy korzeniach, zatrzymane ósemki czy głębokie ubytki, które wymagają natychmiastowej interwencji.
Na podstawie zebranych informacji lekarz ustala zakres niezbędnych procedur. Mogą one obejmować:
- Leczenie zachowawcze: wypełnienie wszystkich ubytków próchnicowych.
- Leczenie endodontyczne (kanałowe): konieczne w przypadku zębów z nieodwracalnym zapaleniem miazgi, pozwala uratować ząb i wyeliminować ognisko zakażenia.
- Zabiegi chirurgiczne: głównie ekstrakcje zębów, których nie da się uratować.
- Profesjonalna higienizacja: usunięcie kamienia i osadów nazębnych (skaling, piaskowanie) w celu likwidacji rezerwuarów bakterii.
- Odbudowa zębów: wzmocnienie zębów po leczeniu, np. za pomocą wkładu i korony, w celu przywrócenia ich pełnej funkcjonalności.
Wszystkie te procedury mają jeden cel: sprawić, by jama ustna stała się bezpieczną przestrzenią, a nie zagrożeniem dla pacjenta podczas terapii onkologicznej.
Terminy sanacji przed chemioterapią i radioterapią
Czas odgrywa kluczową rolę. Wszystkie niezbędne zabiegi stomatologiczne należy zakończyć na około 3 tygodnie przed planowanym startem chemioterapii lub radioterapii. Ten bufor czasowy jest niezbędny dla prawidłowego wygojenia się tkanek, zwłaszcza po interwencjach chirurgicznych jak ekstrakcje, zanim leczenie onkologiczne osłabi odporność organizmu.
Precyzyjna synchronizacja harmonogramu leczenia stomatologicznego z kalendarzem terapii onkologicznej jest konieczna i wymaga ścisłej współpracy na linii pacjent–onkolog–stomatolog. Cały proces opieki można podzielić na trzy kluczowe etapy: przygotowanie przed terapią, monitorowanie w jej trakcie oraz wsparcie długoterminowe po jej zakończeniu.
Profilaktyka w stomatologii onkologicznej
Profilaktyka w stomatologii onkologicznej ma dwa kluczowe wymiary: profilaktykę pierwotną (zmniejszenie ryzyka zachorowania na nowotwory jamy ustnej) oraz zapobieganie powikłaniom w trakcie i po leczeniu onkologicznym. Oba te aspekty opierają się na świadomych wyborach i regularnej trosce o zdrowie.
Podstawą profilaktyki pierwotnej jest świadoma eliminacja czynników ryzyka, na które mamy wpływ. Rezygnacja z palenia tytoniu i ograniczenie alkoholu to absolutnie najważniejsze kroki. Równie istotna jest zbilansowana dieta, bogata w warzywa i owoce, a także ochrona ust przed słońcem. Warto też pamiętać o szczepieniach przeciwko wirusowi HPV, który odpowiada za rozwój niektórych nowotworów głowy i szyi.
Drugi filar profilaktyki koncentruje się na utrzymaniu optymalnego stanu zdrowia jamy ustnej, aby zminimalizować ryzyko powikłań podczas terapii. Regularne wizyty u stomatologa, co najmniej dwa razy w roku, pozwalają na wczesne wykrycie i leczenie ubytków oraz stanów zapalnych. Należy unikać przewlekłych podrażnień błony śluzowej, powodowanych np. przez niedopasowane protezy. Ważne jest także samobadanie – regularne sprawdzanie wnętrza jamy ustnej w lustrze w poszukiwaniu nietypowych zmian – białych lub czerwonych plam, owrzodzeń czy guzków – to nawyk, który może uratować życie.
Postępowanie w stomatologii onkologicznej po radioterapii
Zakończenie leczenia onkologicznego to ważny etap, ale opieka nad jamą ustną wcale się nie kończy – wchodzi w nową, ważną fazę. Tkanki poddane napromienianiu stają się niezwykle wrażliwe i podatne na powikłania, dlatego wymagają szczególnej troski i stałego monitorowania. Najważniejsza pozostaje ścisła współpraca z dentystą i onkologiem oraz sumienne przestrzeganie zaleceń.
Przez pierwsze pół roku po zakończeniu terapii regularne wizyty u stomatologa są bardzo ważne. Zaleca się, aby kontrole odbywały się co 4-6 tygodni. Taka częstotliwość pozwala na błyskawiczne wychwycenie problemów, takich jak próchnica popromienna, stany zapalne czy pierwsze objawy osteoradionekrozy, i wdrożenie leczenia, zanim zdążą one eskalować.
Kiedy można bezpiecznie przeprowadzać zabiegi stomatologiczne? To złożone pytanie, a odpowiedź zależy od wielu czynników. Czas ten jest indywidualny dla każdego pacjenta i zależy od rodzaju nowotworu, dawki promieniowania oraz ogólnego stanu zdrowia. Mniej inwazyjne procedury bywają możliwe już po 3-4 tygodniach. Jednak w przypadku skomplikowanych interwencji, zwłaszcza chirurgicznych, okres oczekiwania może wydłużyć się nawet do roku. Jedno jest pewne: każda taka decyzja wymaga konsultacji z lekarzem prowadzącym.
Inwazyjne zabiegi, takie jak ekstrakcja zęba, wymagają szczególnej ostrożności. Decyzję o ich wykonaniu zawsze podejmuje wspólnie onkolog i stomatolog. Specjaliści muszą ocenić wiele aspektów: od możliwości bezpiecznego znieczulenia, przez konieczność osłony antybiotykowej, aż po ryzyko martwicy kości. W tym okresie bezpieczeństwo pacjenta i minimalizacja ryzyka powikłań są priorytetem.
Kontrole po terapii: harmonogram wizyt
Po zakończeniu intensywnego, sześciomiesięcznego okresu częstych wizyt opieka stomatologiczna wchodzi w fazę długoterminowego monitorowania. Standardowo pierwsza kompleksowa wizyta kontrolna powinna odbyć się po około sześciu miesiącach od zakończenia terapii, choć niektórzy specjaliści mogą zalecić wcześniejszą ocenę gojenia się tkanek.
Niezależnie od harmonogramu, ważna jest czujność pacjenta. Należy niezwłocznie skontaktować się z dentystą w przypadku wystąpienia niepokojących objawów, takich jak owrzodzenia, obrzęk, ból czy problemy z otwieraniem ust.
Po wizycie półrocznej częstotliwość kontroli zazwyczaj maleje. Kolejne spotkanie planuje się najczęściej po następnych sześciu miesiącach, a docelowo – raz w roku. Pamiętaj jednak, że to tylko ogólny schemat. Twój stomatolog, w porozumieniu z onkologiem, stworzy dla Ciebie indywidualny harmonogram, dopasowany do Twojego stanu zdrowia, przebytej terapii i indywidualnego ryzyka powikłań.
Powikłania jamy ustnej po terapii onkologicznej
Leczenie onkologiczne, choć ratuje życie, jest procesem niezwykle obciążającym dla całego organizmu. Zarówno chemioterapia, jak i radioterapia w obszarze głowy i szyi, celują w szybko dzielące się komórki – nie tylko nowotworowe, ale również te zdrowe, budujące błonę śluzową jamy ustnej. W efekcie pacjenci często doświadczają szeregu bolesnych i uciążliwych powikłań, które obniżają jakość życia i mogą wpłynąć na przebieg terapii.
Do najczęstszych problemów, z jakimi zmagają się pacjenci, należą:
- zapalenie błony śluzowej jamy ustnej (oral mucositis) – objawiające się bolesnymi owrzodzeniami,
- dysfunkcja gruczołów ślinowych – prowadząca do kserostomii, czyli uporczywej suchości w ustach.
Osłabiony organizm staje się również podatny na wtórne infekcje – bakteryjne, wirusowe oraz grzybicze, które w warunkach obniżonej odporności mogą stanowić poważne zagrożenie.
Konsekwencje tych dolegliwości sięgają znacznie głębiej niż tylko dyskomfort. Suchość w ustach drastycznie zwiększa ryzyko próchnicy, a ból i problemy z przełykaniem często prowadzą do niedożywienia.
Osteoradionekroza: objawy i czynniki ryzyka
Jednym z najpoważniejszych, choć na szczęście rzadkich, powikłań radioterapii głowy i szyi jest osteoradionekroza (ORN) – popromienna martwica kości. To groźny stan, w którym napromieniona tkanka kostna traci zdolność do regeneracji i gojenia. Problem najczęściej dotyczy żuchwy, która jest szczególnie wrażliwa na promieniowanie. Ryzyko martwicy dramatycznie wzrasta, gdy po radioterapii konieczny staje się zabieg chirurgiczny w jamie ustnej, zwłaszcza ekstrakcja zęba.
Objawy osteoradionekrozy mogą pojawić się po wielu miesiącach, a nawet latach od zakończenia leczenia. Do najbardziej charakterystycznych sygnałów należą:
- uporczywy ból w jamie ustnej,
- obrzęk szczęki lub żuchwy,
- trudności z pełnym otwarciem ust (szczękościsk).
Czasem pierwszym objawem jest niegojąca się rana po ekstrakcji zęba lub odsłonięcie fragmentu kości w jamie ustnej.
Głównym czynnikiem ryzyka jest oczywiście wysoka dawka promieniowania skierowana na kości twarzoczaszki. Osteoradionekroza to jednak tylko jedno z wielu możliwych długofalowych następstw. Pacjenci po radioterapii zmagają się także ze zwiększonym ryzykiem próchnicy, zaburzeniami smaku, kserostomią czy dysfunkcją stawów skroniowo-żuchwowych. Właśnie dlatego tak ważna jest świadomość zagrożeń i stała, długoterminowa opieka stomatologiczna, która pozwala na wczesne wykrycie i leczenie niepokojących zmian.
Kserostomia i próchnica popromienna
Jednym z najbardziej uciążliwych skutków radioterapii w rejonie głowy i szyi jest kserostomia, czyli uporczywa suchość w jamie ustnej. Promieniowanie jonizujące może trwale uszkodzić gruczoły ślinowe, co prowadzi do znacznego zmniejszenia produkcji śliny. To z kolei powoduje nie tylko znaczny dyskomfort, ale również poważnie zaburza naturalną równowagę w jamie ustnej.
Ślina odgrywa kluczową rolę w ochronie zębów i błon śluzowych – neutralizuje kwasy, wypłukuje resztki pokarmowe i hamuje namnażanie się drobnoustrojów. Jej brak stwarza idealne warunki dla rozwoju infekcji bakteryjnych i grzybiczych. Co więcej, bez tej naturalnej tarczy ochronnej zęby stają się bezbronne wobec działania kwasów, co prowadzi do gwałtownie postępującej i trudnej w leczeniu próchnicy, nazywanej próchnicą popromienną.
Walka z kserostomią i jej skutkami to wielokierunkowego działania. Podstawą jest intensywna profilaktyka: regularna fluoryzacja, stosowanie past i płukanek z wysoką zawartością fluoru oraz niezwykle delikatna higiena przy użyciu miękkiej szczoteczki. Ulgę przynosi częste picie wody i stosowanie preparatów nawilżających (tzw. sztucznej śliny). Jednocześnie należy unikać wszystkiego, co nasila problem – słodkich i kwaśnych pokarmów oraz płukanek z alkoholem.
Ryzyka i przeciwwskazania w stomatologii onkologicznej
Zaniedbanie zdrowia jamy ustnej w trakcie leczenia onkologicznego to nie tylko kwestia dyskomfortu, ale realne zagrożenie, które może bezpośrednio wpłynąć na skuteczność terapii przeciwnowotworowej. Nieleczone stany zapalne, zaawansowana próchnica czy ropnie stają się ogniskami infekcji, które w osłabionym organizmie mogą prowadzić do poważnych powikłań ogólnoustrojowych.
Główne ryzyko wiąże się z drastycznym spadkiem odporności pacjenta, co otwiera bakteriom z jamy ustnej drogę do krwiobiegu i grozi sepsą. Do głównych zagrożeń należą:
- podwyższone ryzyko infekcji bakteryjnych, które mogą prowadzić do zakażenia ogólnoustrojowego,
- powikłania krwotoczne z powodu małopłytkowości wywołanej chemioterapią,
- trudniejsze gojenie się ran z powodu ograniczonej zdolności organizmu do regeneracji.
Decyzja o wstrzymaniu leczenia onkologicznego jest zawsze ostatecznością i nigdy nie zapada pochopnie. To wspólna decyzja onkologa i stomatologa, którzy muszą zważyć ryzyko opóźnienia terapii wobec zagrożenia, jakie niesie ostra infekcja jamy ustnej. Zespół analizuje indywidualną sytuację pacjenta, stopień zaawansowania nowotworu oraz możliwość przeprowadzenia leczenia stomatologicznego w bezpiecznych przerwach między cyklami chemioterapii.
Badania i bezpieczeństwo przed zabiegami stomatologicznymi
Wyniki badań krwi przed zabiegami
Bezpieczeństwo pacjenta onkologicznego jest priorytetem, dlatego przed każdym zabiegiem stomatologicznym niezbędna jest ocena aktualnych wyników morfologii krwi. Lekarz dentysta zwraca szczególną uwagę na dwa kluczowe parametry:
- poziom neutrofili – białych krwinek odpowiedzialnych za walkę z infekcjami,
- liczbę trombocytów (płytek krwi) – odpowiadających za prawidłowe krzepnięcie.
Terapia przeciwnowotworowa często prowadzi do ich obniżenia, co wpływa na zdolność organizmu do gojenia.
Co w sytuacji, gdy wyniki odbiegają od normy? Decyzję o dalszym postępowaniu zawsze podejmuje się indywidualnie, w ścisłej konsultacji z lekarzem prowadzącym. W zależności od stopnia odchyleń, przygotowanie do zabiegu może obejmować profilaktyczną antybiotykoterapię dla ochrony przed infekcją lub przetoczenie płytek krwi w celu minimalizacji ryzyka krwawienia. Czasem, gdy ryzyko jest zbyt wysokie, najbezpieczniejszym rozwiązaniem staje się odroczenie interwencji do czasu stabilizacji parametrów krwi.
Zdarzają się również sytuacje, gdy zabieg, mimo nieoptymalnych wyników, jest konieczny ze wskazań medycznych. Wówczas, dla maksymalnego bezpieczeństwa, przeprowadza się go w warunkach szpitalnych. Taka procedura często wymaga wsparcia zespołu wielodyscyplinarnego, w tym anestezjologa, co pozwala na stałe monitorowanie stanu pacjenta i natychmiastową reakcję w razie komplikacji.
Konsultacja z onkologiem i zgoda
Zasada jest prosta: żaden zabieg stomatologiczny u pacjenta onkologicznego nie może odbyć się bez wiedzy i zgody lekarza prowadzącego. Ta ścisła współpraca stomatologa i onkologa to podstawą terapii, pozwalający ograniczyć ryzyko powikłań i realnie poprawić komfort życia pacjenta.
Konsultacja z onkologiem to proces, w którym lekarze wspólnie analizują wiele czynników: ogólny stan zdrowia pacjenta, aktualne wyniki badań, harmonogram terapii oraz pilność interwencji stomatologicznej. Celem jest znalezienie optymalnego „okna terapeutycznego” – idealnego momentu, w którym zabieg będzie najbezpieczniejszy i nie zakłóci leczenia podstawowego.
Ostateczna decyzja jest zawsze podejmowana indywidualnie. Czasem oznacza to konieczność odroczenia zabiegu, a innym razem – jego przyspieszenie, aby wyeliminować ognisko zapalne przed kolejnym cyklem chemioterapii. Najważniejsze jest takie zaplanowanie leczenia stomatologicznego, aby nie ingerowało ono w terapię onkologiczną, a jednocześnie skutecznie rozwiązywało istniejące problemy i zapobiegało przyszłym powikłaniom. Takie współdziałanie to gwarancja kompleksowej i przemyślanej opieki.
Praktyczny plan opieki dla pacjenta onkologicznego
Skuteczna opieka stomatologiczna podczas leczenia onkologicznego wymaga precyzyjnie zaplanowanej strategii. Idealny moment na interwencje to często okres oczekiwania na wyniki badań histopatologicznych lub pogłębioną diagnostykę – pozwala to wyeliminować potencjalne problemy, zanim jeszcze rozpocznie się główna terapia.
Podstawą planu jest kompleksowa ocena stanu jamy ustnej, która zaczyna się od szczegółowego badania i zdjęcia pantomograficznego w celu identyfikacji ukrytych ognisk zapalnych. Następnie, na podstawie Twojego ogólnego stanu zdrowia i wyników krwi, lekarz decyduje o niezbędnych zabiegach. Priorytet jest jeden – usunięcie wszelkich źródeł potencjalnej infekcji i krwawienia. Równie ważna jest edukacja – otrzymasz konkretne wskazówki dotyczące higieny, które pomogą Ci przetrwać ten wymagający czas.
Realizację tak spersonalizowanego planu najlepiej powierzyć doświadczonemu specjaliście. Poszukaj dentysty z doświadczeniem w pracy z pacjentami onkologicznymi lub zgłoś się do większej kliniki czy placówki uniwersyteckiej. Takie ośrodki często oferują interdyscyplinarne podejście, co gwarantuje, że opieka stomatologiczna będzie idealnie zintegrowana z Twoim leczeniem onkologicznym. To pewność, że każdy krok jest przemyślany i bezpieczny.
Codzienna higiena: szczoteczka, pasta, nitkowanie
Podstawą profilaktyki w trakcie i po leczeniu onkologicznym jest niezwykle delikatna, ale jednocześnie skrupulatna codzienna higiena. Twoja jama ustna staje się bardziej wrażliwa, dlatego tradycyjne nawyki mogą wymagać modyfikacji. Najważniejszym narzędziem jest szczoteczka do zębów z bardzo miękkim włosiem (oznaczenie „soft” lub „ultra soft”), aby unikać podrażnień dziąseł i błony śluzowej, które stają się teraz wyjątkowo podatne na urazy.
Równie ważny jest dobór pasty do zębów. Postaw na produkt z fluorem, który wzmacnia szkliwo i jest kluczowy w profilaktyce próchnicy popromiennej. Unikaj past zawierających silne detergenty, takie jak laurylosiarczan sodu (SLS), które mogą wysuszać i podrażniać śluzówkę. Dobrym wyborem są często pasty dla dzieci o łagodniejszym składzie. Zęby należy myć co najmniej dwa, a najlepiej trzy razy dziennie, wykonując delikatne, wymiatające ruchy.
Nie zapominaj o przestrzeniach międzyzębowych, ale czyść je bardzo ostrożnie, używając nici dentystycznej. Jeśli powoduje to ból lub krwawienie, sięgnij po alternatywę: irygator wodny (na najniższym ustawieniu) lub miękkie szczoteczki międzyzębowe. Pamiętaj – regularność i delikatność są najważniejsze.
Płukanki i preparaty do ust: zalecenia
Uzupełnieniem codziennej higieny jest stosowanie odpowiednich płukanek. W trakcie leczenia onkologicznego bezwzględnie unikaj produktów z alkoholem, który dodatkowo wysusza i podrażnia wrażliwą błonę śluzową. Zamiast tego sięgnij po proste, bezpieczne rozwiązania, które pomogą utrzymać czystość i nawilżenie jamy ustnej.
Złotym standardem są domowe roztwory, które działają łagodząco i pomagają utrzymać odpowiednie pH w ustach. Można stosować:
- roztwór soli kuchennej (¼ łyżeczki na szklankę letniej wody),
- roztwór sody oczyszczonej,
- sól fizjologiczną dostępną w aptece.
Usta należy płukać kilka razy dziennie, zwłaszcza po posiłkach.
A co z popularnymi płukankami antyseptycznymi, np. z chlorheksydyną? Podchodź do nich z dużą ostrożnością. To silne środki, które lekarz może zalecić w konkretnych sytuacjach, np. przy nasilonym stanie zapalnym, ale stosuj je tylko okresowo i pod ścisłą kontrolą. Pamiętaj, że nigdy nie zastąpią one mechanicznego czyszczenia zębów szczoteczką.
Jeśli zmagasz się z kserostomią, czyli suchością w ustach, ważne staje się regularne nawilżanie. Często popijaj małe łyki wody w ciągu dnia. Warto również sięgnąć po dostępne w aptekach preparaty tzw. sztucznej śliny w formie sprayu lub żelu. Przynoszą one natychmiastową ulgę i tworzą na śluzówce warstwę ochronną, zmniejszając dyskomfort i ryzyko infekcji.
Zobacz także: